گزارش جامع تحقیقاتی: عفونتهای مرتبط با مراقبتهای بهداشتی (HAIs)
استراتژیهای پیشرفته در مدیریت، پایش و پیشگیری
مقدمه: تغییر پارادایم در ایمنی بیمار و کنترل عفونت
در اکوسیستم پیچیده مراقبتهای بهداشتی مدرن، عفونتهای مرتبط با مراقبتهای بهداشتی (HAIs) به عنوان یکی از شاخصهای حیاتی کیفیت و ایمنی بیمار شناخته میشوند. این عفونتها دیگر به عنوان عوارض اجتنابناپذیر درمان تلقی نمیشوند، بلکه به عنوان رخدادهای قابل پیشگیری در نظر گرفته میشوند. این گزارش تحلیلی با هدف ارائه یک مرجع جامع و تخصصی برای کادر درمان تدوین شده است.
فصل اول: اصول اپیدمیولوژیک و چارچوبهای نظارتی نوین
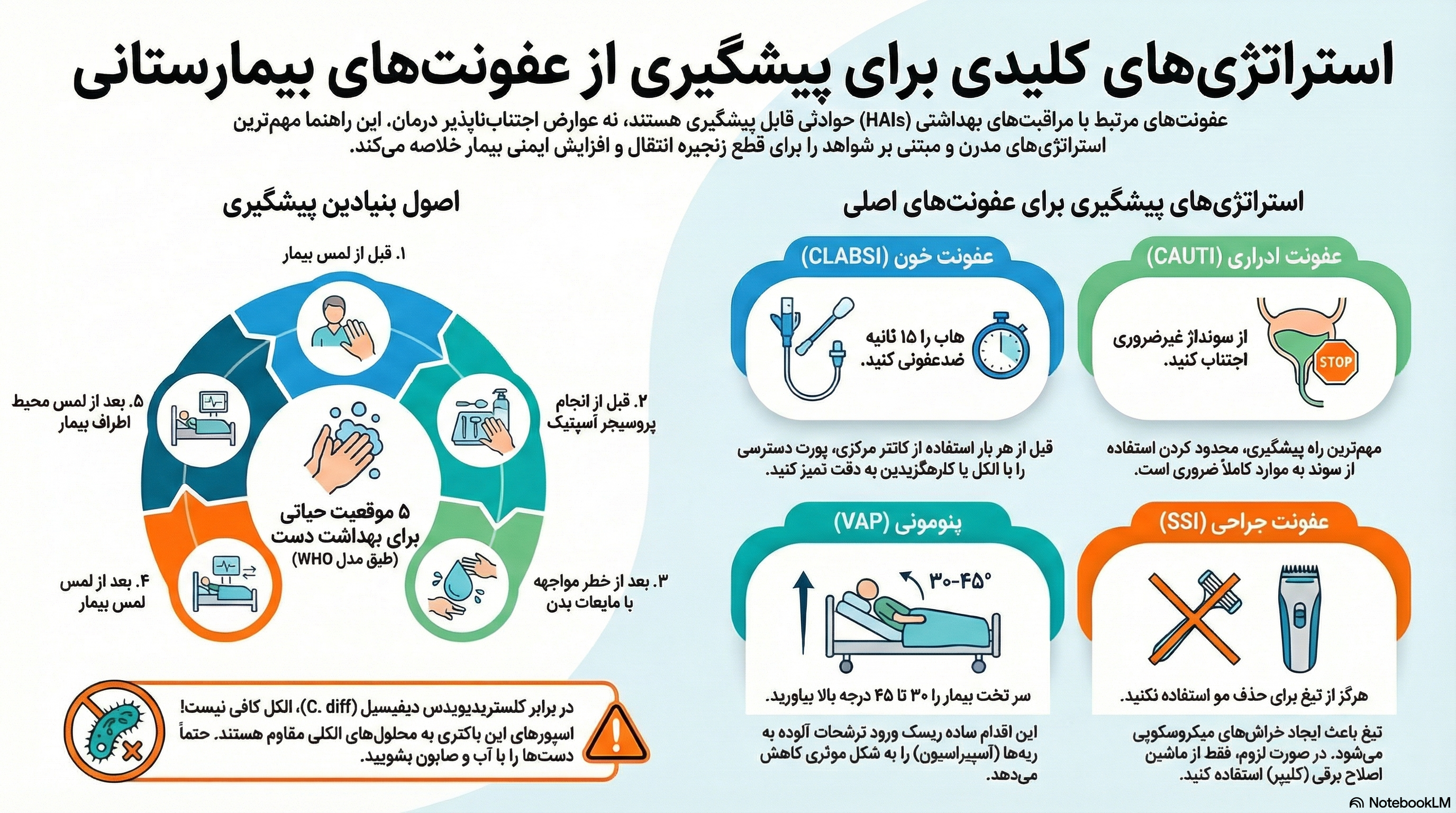
۱.۱. فلسفه تعاریف نظارتی در مقابل تشخیص بالینی
یکی از چالشهای بنیادین، تمایز میان “تشخیص بالینی” و “تعریف نظارتی” است. پزشکان بر اساس علائم بالینی تصمیم میگیرند، در حالی که تعاریف نظارتی NHSN معیارهای استاندارد و عینی برای پایش جمعیت هستند. برای مثال، در تعریف رویدادهای وابسته به ونتیلاتور (VAE)، تمرکز به سمت تغییرات عینی در تنظیمات دستگاه تنفس تغییر یافته است.
۱.۲. مکانیسمهای تعیین منشاء عفونت: پنجرهها و بازههای زمانی
مفاهیم دقیق برای استانداردسازی گزارشدهی:
- دوره پنجره عفونت (IWP): بازهای ۷ روزه شامل تاریخ اولین تست مثبت، ۳ روز قبل و ۳ روز بعد.
- تاریخ رویداد (DOE): تاریخی که اولین عنصر معیارها رخ میدهد.
- تمایز HAI از POA: عفونت در روز سوم بستری یا بعد از آن HAI است. روز اول یا دوم POA (حاضر در زمان پذیرش) محسوب میشود.
- بازه زمانی تکرار عفونت (RIT): بازه ۱۴ روزه که در آن شناسایی مجدد همان پاتوژن، عفونت جدید محسوب نمیشود.
۱.۳. استراتژی TAP: هدفگذاری، ارزیابی و پیشگیری
رویکرد مدرن CDC شامل شناسایی واحدهای با بار عفونت بالا (“هدفگذاری”)، بررسی شکافها (“ارزیابی”) و اجرای مداخلات (“پیشگیری”) است. تمرکز اصلی بر CLABSI، CAUTI و عفونتهای CDI است.
فصل دوم: بهداشت دست و محیط؛ سنگ بنای پیشگیری
۲.۱. مدل “پنج موقعیت” سازمان جهانی بهداشت (WHO)
| موقعیت (Moment) | شرح تکنیکی و منطق علمی |
|---|---|
| ۱. قبل از لمس بیمار | محافظت از بیمار در برابر کلونیزاسیون با میکروبهای اگزوژن. |
| ۲. قبل از پروسیجر آسپتیک | جلوگیری از ورود میکروبها به نواحی استریل بدن (حیاتیترین مرحله). |
| ۳. بعد از خطر مواجهه با مایعات بدن | محافظت از پرسنل و محیط. شستشو بلافاصله پس از درآوردن دستکش. |
| ۴. بعد از لمس بیمار | محافظت از محیط اطراف بیمار در برابر فلور بیمار. |
| ۵. بعد از لمس محیط اطراف بیمار | اشیاء اطراف بیمار (تخت، مانیتور) نیز آلوده هستند. |
۲.۲. زیرساختهای فیزیکی و ایمنی
استقرار دیسپنسرهای محلولهای الکلی باید مطابق استانداردهای ایمنی آتشنشانی باشد (فاصله از منابع اشتعال، عرض راهروها).
۲.۳. نقش حیاتی گندزدایی محیطی
محیط بیجان بیمارستان مخزن پاتوژنها است. ضدعفونی سطوح با لمس بالا (High-Touch Surfaces) و تمیزکاری نهایی (Terminal Cleaning) نقش کلیدی دارد.
فصل سوم: عفونتهای جریان خون مرتبط با کاتتر مرکزی (CLABSI)
۳.۱. پاتوفیزیولوژی بیوفیلم در کاتترهای عروقی
پاتوفیزیولوژی این عفونتها عمیقاً با “بیوفیلم” گره خورده است. باکتریها روی سطح کاتتر لایهای ژلاتینی (EPS) ترشح میکنند که سه کارکرد دارد: سد فیزیکی در برابر آنتیبیوتیکها، تغییر متابولیک به فاز خفته، و تسهیل تبادل ژنتیکی مقاومت. این امر درمان قطعی را اغلب نیازمند خروج کاتتر میکند.
۳.۲. بستههای پیشگیری CLABSI: فراتر از چکلیست
- انتخاب محل تعبیه: ورید سابکلاوین ارجح است. از ورید فمورال اجتناب شود.
- اقدامات محافظتی حداکثری: کلاه، ماسک، گان استریل، دستکش استریل و شانِ بزرگ تمامبدن.
- آنتیسپسیس پوست: استفاده از کلرهگزیدین گلوکونات (بیش از ۰.۵٪) در الکل.
- مدیریت روزانه: بررسی روزانه ضرورت کاتتر و حذف فوری در صورت عدم نیاز.
۳.۳. پروتکلهای نگهداری و نمونهگیری خون
ضدعفونی کردن پورتها (“Scrub the Hub” برای ۱۵ ثانیه) ضروری است. نمونهگیری خون باید ترجیحاً از ورید محیطی باشد.
۳.۴. آموزش جامع مراقبت در منزل
آموزش تکنیک فلاشینگ (روش SAS یا SASH)، تعویض پانسمان استریل و محافظت هنگام استحمام برای بیماران دارای CVC در منزل ضروری است.
فصل چهارم: عفونتهای ادراری مرتبط با کاتتر (CAUTI)
۴.۱. بیوفیلمهای کریستالی و انسداد کاتتر
باکتریهای تولیدکننده اورهآز باعث قلیایی شدن ادرار و تشکیل کریستالهای استروویت و آپاتیت میشوند (“Incrustation”). این پدیده باعث انسداد کاتتر و ایجاد سنگری نفوذناپذیر برای باکتریها میشود.
۴.۲. اندیکاسیونهای صحیح و غلط
مهمترین استراتژی، محدود کردن استفاده به موارد ضروری است.
- صحیح: انسداد حاد، نیاز به اندازهگیری دقیق در بیماران بحرانی، جراحیهای خاص.
- غلط: جایگزینی برای مراقبت پرستاری در بیاختیاری، استفاده طولانیمدت بدون دلیل.
۴.۳. مدیریت سیستم بسته
حفظ سیستم تخلیه بسته حیاتی است. نمونهگیری باید از پورت مخصوص باشد و کیسه ادرار همیشه پایینتر از سطح مثانه قرار گیرد.
فصل پنجم: پنومونی وابسته به ونتیلاتور (VAP) و رویدادهای وابسته (VAE)
۵.۱. گذار از VAP به VAE: عینیت در برابر ذهنیت
پروتکل “رویدادهای وابسته به ونتیلاتور” (VAE) بر پایه تغییرات عینی است:
- VAC: بدتر شدن وضعیت تنفسی (افزایش PEEP یا FiO2).
- IVAC: وجود VAC به همراه شواهد عفونت عمومی (تب، تغییر WBC، آنتیبیوتیک).
- PVAP: وجود IVAC به همراه شواهد میکروبیولوژیک مثبت.
۵.۲. پاتوفیزیولوژی: نقش میکروآپیراسیون
مکانیسم اصلی، ورود ترشحات آلوده تجمعیافته در بالای کاف لوله تراشه به ریهها (Microaspiration) از طریق کانالهای میکروسکوپی کاف است.
۵.۳. بستههای پیشگیری VAP
- پوزیشن سر تخت: بالا نگه داشتن ۳۰ تا ۴۵ درجه.
- بهداشت دهان: استفاده منظم از دهانشویههای آنتیسپتیک (کلرهگزیدین).
- قطع روزانه آرامبخش (Sedation Vacation): ارزیابی امکان جدا کردن از دستگاه.
- ساکشن زیر گلوت: تخلیه ترشحات بالای کاف.
فصل ششم: عفونتهای محل جراحی (SSI) و مدیریت زخم
۶.۱. مناقشه حذف موهای زائد: تیغ در برابر ماشین اصلاح
استفاده از تیغهای دستی ممنوع است زیرا باعث خراشهای میکروسکوپی میشود. در صورت نیاز، باید از ماشینهای اصلاح برقی (Clippers) در نزدیکترین زمان به عمل استفاده شود.
۶.۲. پروفیلاکسی آنتیبیوتیکی
تزریق باید در بازه زمانی دقیق (۶۰ دقیقه قبل از برش) انجام شود. تداوم بیش از ۲۴ ساعت پس از عمل سودی ندارد.
۶.۳. آموزش بیمار: تشخیص زودهنگام
بیماران باید علائم هشداردهنده (قرمزی، گرمی، ترشح، تب، افزایش ناگهانی درد) را بشناسند.
فصل هفتم: چالش ارگانیسمهای مقاوم (MDROs) و کلستریدیویدس دیفیسیل
۷.۱. کلستریدیویدس دیفیسیل (C. diff): دشمن نامرئی
اسپورهای این باکتری با الکل از بین نمیروند. شستشوی دست با آب و صابون پس از تماس الزامی است. برای ضدعفونی محیط باید از مواد اسپورسیدال (پایه هیپوکلریت) استفاده شود.
۷.۲. استراتژیهای ایزولاسیون و غربالگری
برای MDROs (مانند MRSA, CRE)، اجرای “احتیاطهای تماسی” (گان، دستکش، اتاق ایزوله، تجهیزات اختصاصی) ضروری است.
فصل هشتم: پیادهسازی و بسترهای اجرایی (دیدگاه ملی و منطقهای)
۸.۱. چالشهای اجرایی در سیستمهای سلامت
پیادهسازی نیازمند زیرساختهای قوی مدیریتی و تشکیل کمیتههای کنترل عفونت چندرشتهای است.
۸.۲. نقش پرستار به عنوان وکیل بیمار (Patient Advocate)
پرستاران محافظان ایمنی بیمار هستند. توانایی به چالش کشیدن اقدامات ناایمن (مانند عدم رعایت استریلیته) مولفه اصلی فرهنگ ایمنی است.
نتیجهگیری و چشمانداز
مدیریت عفونتهای بیمارستانی از رویکرد واکنشی به رویکرد پیشگیرانه تغییر یافته است. ابزارهای اصلی شامل درک پاتوفیزیولوژی، تسلط بر تعاریف نظارتی و اجرای بستههای مراقبتی است. مشارکت فعال بیماران و خانوادهها نیز در این فرآیند حیاتی است.