گزارش جامع مستندسازی و پروتکلهای بالینی پرستاری
اکوسیستم مستندسازی، فرمهای استاندارد و پروتکلهای بالینی در نظام سلامت ایران
مقدمه: پارادایم مستندسازی به مثابه مراقبت بالینی
در چشمانداز پیچیده و پویای نظام سلامت ایران، مستندسازی پرستاری دیگر تنها یک فرآیند بوروکراتیک یا اداری تلقی نمیشود؛ بلکه به عنوان یک رکن بنیادین در کیفیت مراقبت، ایمنی بیمار و دفاع حقوقی شناخته شده است. این گزارش تحلیلی با رویکردی عمیق و مبتنی بر شواهد، به بررسی جامع تمامی فرمها، پروتکلها و استانداردهای جاری در پرستاری ایران میپردازد. هدف، کالبدشکافی دقیق ابزارهایی نظیر ISBAR، SMART، مقیاسهای ارزیابی ریسک و سامانههای هموویژلانس است.
فصل اول: چارچوب حقوقی و اصول بنیادین مستندسازی در ایران
۱.۱. الزامات قانونی و دستورالعملهای وزارتی
بر اساس “دستورالعمل جامع مستندسازی پرستاری” ابلاغی وزارت بهداشت، تمامی خدمات ارائهشده به بیمار اعم از بستری، سرپایی و اورژانس باید در پروندهای با شماره منحصربهفرد ثبت و ضبط گردد. ماده ۲ این دستورالعمل به صراحت بیان میکند که تمامی فرمهای اصلی پرونده باید مطابق با استانداردهای ابلاغی وزارتخانه باشند و هرگونه تغییر، حذف یا اختصاصیسازی این فرمها در سطح بیمارستانها ممنوع است، مگر با مجوز رسمی. این یکسانسازی، امکان انتقال بیمار بین مراکز مختلف در سراسر کشور را بدون از دست رفتن اطلاعات حیاتی فراهم میکند.
۱.۲. استانداردهای ثبت و اصلاح خطا
یکی از چالشهای همیشگی در مستندسازی، خوانایی و صحت اطلاعات است. تمامی اطلاعات باید با خط خوانا، واضح و با استفاده از خودکار مشکی یا آبی ثبت شوند. استفاده از مداد (به جز در کاردکس که ماهیت موقت دارد) ممنوع است. اگر پرستاری در ثبت اطلاعات دچار اشتباه شود، استفاده از لاک غلطگیر یا مخدوش کردن متن به کلی ممنوع است. روش استاندارد، خط کشیدن روی مورد اشتباه به گونهای است که متن اولیه قابل خواندن باشد، و سپس ثبت مورد صحیح در فضای خالی بعدی همراه با تاریخ و امضای نویسنده.
۱.۳. زمانبندی و فوریت ثبت
مستندسازی باید “بههنگام” باشد. ثبت علائم حیاتی، تجویز دارو و گزارش پرستاری باید بلافاصله پس از انجام اقدام صورت گیرد. تاخیر در ثبت، به ویژه در بخشهای اورژانس و مراقبتهای ویژه، میتواند منجر به فراموشی جزئیات و کاهش دقت گزارش شود.
فصل دوم: معماری پرونده پزشکی و فرمهای پایه
ساختار پرونده پزشکی در بیمارستانهای ایران بر اساس یک معماری سلسلهمراتبی طراحی شده است که اطلاعات را از لحظه پذیرش تا ترخیص پوشش میدهد.
۲.۱. فرمهای پذیرش و ارزیابی اولیه
مهمترین فرم برای کادر پرستاری، “فرم ارزیابی اولیه پرستاری” است. این فرم باید در بدو ورود بیمار (معمولاً در ۲۴ ساعت اول) تکمیل شود و شامل بررسی سیستماتیک تمام ارگانهای بدن، سوابق پزشکی، آلرژیها و وضعیت روانی-اجتماعی بیمار است. اهمیت این فرم در آن است که یک “خط پایه” (Baseline) از وضعیت بیمار ارائه میدهد تا تغییرات بعدی با آن مقایسه شوند.
۲.۲. نمودارهای حیاتی و جذب و دفع (I&O)
فرم کنترل علائم حیاتی (Vital Signs Chart) و فرم جذب و دفع مایعات (Intake & Output) از فرمهای دینامیک پرونده هستند. در بخشهای ویژه، نمودار I&O اهمیت حیاتی دارد و باید تعادل مایعات، شامل تمام ورودیها و خروجیها با دقت میلیلیتر ثبت شود.
۲.۳. فرمهای رضایت آگاهانه (Informed Consent)
کنترل وجود و صحت این فرمها در پرونده قبل از هر پروسیجر تهاجمی بخشی از چکلیست ایمنی پرستاری است. فرم رضایت آگاهانه باید شامل توضیح کامل پروسیجر، عوارض احتمالی و امضای بیمار یا ولی قانونی او باشد.
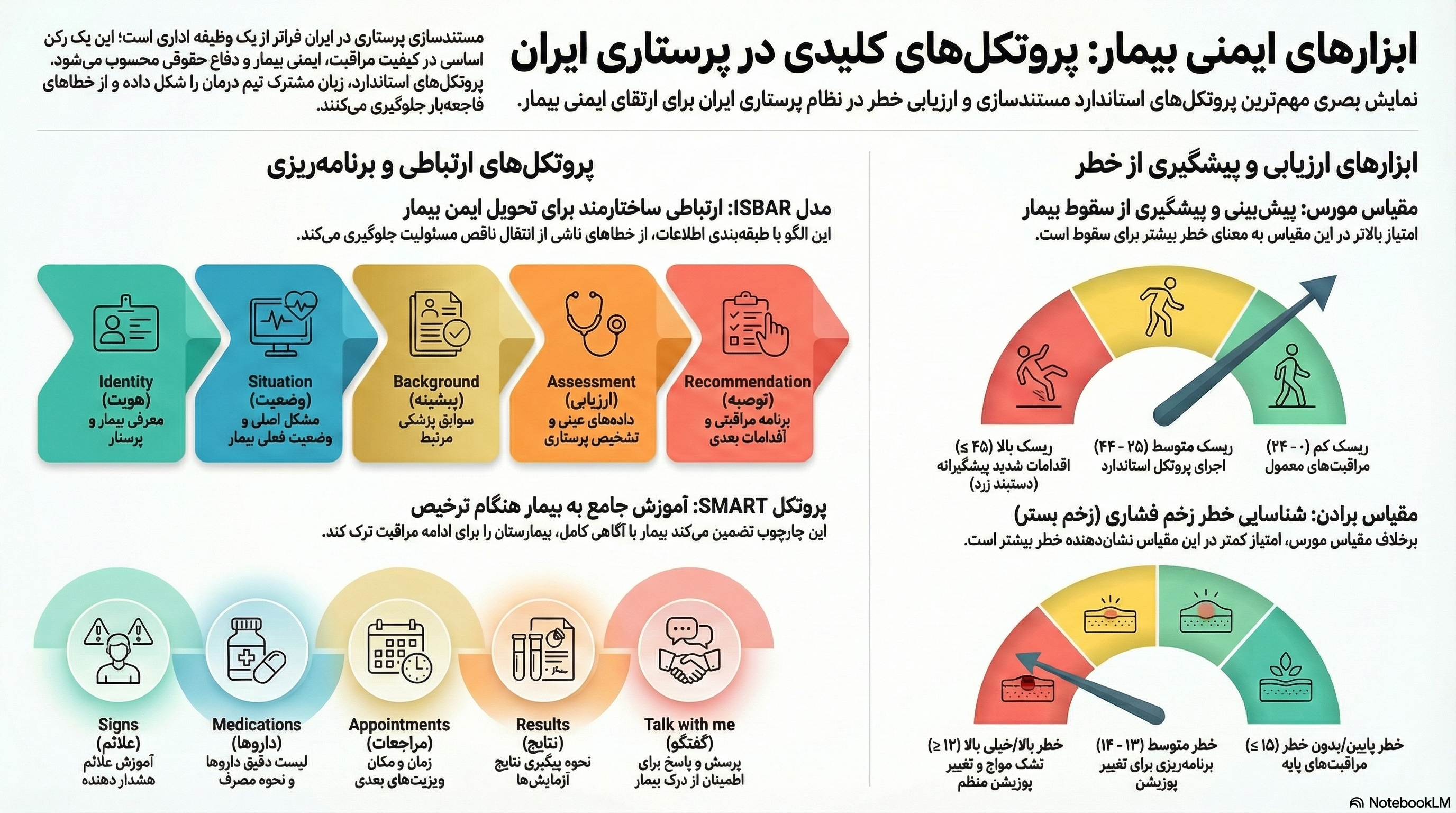
فصل سوم: پروتکلهای ارتباطی و تحویل بیمار (ISBAR & Handover)
در اکوسیستم پیچیده بیمارستانی، انتقال اطلاعات در زمان تعویض شیفت یا انتقال بیمار بین بخشها (Handover)، یکی از نقاط آسیبپذیر است. نظام سلامت ایران پروتکل استاندارد ISBAR را به عنوان الگوی مرجع ارتباطی پذیرفته است.
۳.۱. کالبدشکافی مدل ISBAR
| مؤلفه (Component) | شرح عملیاتی و محتوای گزارش | اهمیت و کاربرد بالینی |
|---|---|---|
| I – Identity (هویت) | معرفی پرستار گزارشدهنده، معرفی بیمار (نام، سن، شماره پرونده، پزشک معالج) و مکان استقرار. | جلوگیری از خطای تشابه اسمی و اطمینان از تمرکز بر بیمار صحیح. |
| S – Situation (وضعیت) | بیان علت بستری، شکایت اصلی فعلی (Chief Complaint)، و تغییرات حاد اخیر. | ارائه تصویر کلی و فوری از وخامت حال بیمار؛ جلب توجه شنونده به مسائل حیاتی. |
| B – Background (پیشینه) | تاریخچه پزشکی، بیماریهای زمینهای، سوابق جراحی، داروها، آلرژیها و سیر درمان تا کنون. | فراهمسازی زمینه (Context) برای تفسیر وضعیت فعلی؛ مثلاً دانستن سابقه COPD برای تفسیر تنگی نفس. |
| A – Assessment (ارزیابی) | علائم حیاتی اخیر، نتایج آزمایشگاهی بحرانی، نمرات ریسک (Braden, Morse)، وضعیت درد و سیستمهای بدن. | ارائه دادههای عینی و قضاوت بالینی پرستار؛ تبدیل مشاهدات به اطلاعات معنادار. |
| R – Recommendation (توصیه) | برنامه مراقبتی آینده، دستورات معوقه، پیگیریهای لازم، و درخواستهای مشخص از شیفت بعد. | تضمین تداوم مراقبت و صدور دستورکار شفاف برای پرستار تحویلگیرنده. |
۳.۲. فراتر از ISBAR: مشاهده و بررسی بالینی (ISOBAR)
در برخی مراکز، مؤلفه O (Observation) اضافه شده است. این بخش بر لزوم بررسی فیزیکی و مشاهدات عینی در بالین بیمار (Bedside Handover) تاکید دارد. مواردی نظیر سطح هوشیاری، محلهای اتصال و تنظیمات ونتیلاتور باید به صورت مشترک چک شوند.
۳.۳. مدیریت ایمنی در تحویل شیفت
تحویل شیفت انتقال مسئولیت قانونی است. بررسی تجهیزات بخش (مانند ترالی کد) نیز الزامی است. پرستار باید اطمینان حاصل کند که محیط اطراف بیمار ایمن است و هرگونه خرابی تجهیزات باید فوراً گزارش شود.
فصل چهارم: مدیریت خطر و ابزارهای ارزیابی ایمنی (Braden & Morse)
شناسایی زودهنگام بیماران در معرض خطر، کلید پیشگیری از حوادث ناگوار است. وزارت بهداشت ایران استفاده از مقیاس مورس برای سقوط و مقیاس برادن برای زخم بستر را الزامی کرده است.
۴.۱. مقیاس سقوط مورس (Morse Fall Scale): امتیازدهی و تفسیر
| فاکتور خطر | معیارها و امتیازات | نکات کاربردی برای پرستاران |
|---|---|---|
| ۱. سابقه سقوط | ندارد (۰) / دارد (۲۵) | سابقه سقوط در ۳ ماه اخیر یا حین بستری فعلی. |
| ۲. تشخیص ثانویه | خیر (۰) / بله (۱۵) | وجود بیش از یک تشخیص پزشکی فعال. |
| ۳. وسایل کمک حرکتی | بدون وسیله (۰) / عصا یا واکر (۱۵) / مبلمان یا دیوار (۳۰) | تکیه دادن به وسایل نامناسب بالاترین خطر را دارد. |
| ۴. درمان وریدی | ندارد (۰) / دارد (۲۰) | سرم یا هپارین لاک تعادل بیمار را به هم میزند. |
| ۵. الگوی گام برداشتن | نرمال (۰) / ضعیف (۱۰) / مختل (۲۰) | مشاهده نحوه راه رفتن بیمار و حفظ تعادل ضروری است. |
| ۶. وضعیت ذهنی | آگاه (۰) / فراموشکار (۱۵) | بیماری که محدودیت خود را نمیداند خطرناکتر است. |
تفسیر نمرات: ۰-۲۴ (ریسک کم)، ۲۵-۴۴ (ریسک متوسط)، ≥۴۵ (ریسک بالا).
۴.۲. مقیاس برادن (Braden Scale): پیشگیری از زخم فشاری
مقیاس برادن دارای ۶ زیرمقیـاس است که نمره کمتر در آن نشاندهنده خطر بیشتر است.
- درک حسی (Sensory Perception)
- رطوبت (Moisture)
- فعالیت (Activity)
- تحرک (Mobility)
- تغذیه (Nutrition)
- اصطکاک و کشش (Friction & Shear)
سطوح خطر در ایران: نمره ≤ ۹ (خطر خیلی بالا)، ۱۰-۱۲ (خطر بالا)، ۱۳-۱۴ (خطر متوسط)، ۱۵-۱۸ (خطر پایین)، ۱۹-۲۳ (بدون خطر).
فصل پنجم: هموویژلانس و مدیریت فرآوردههای خونی
نظام مراقبت از خون (Hemovigilance) سلامت خون را از رگ اهداکننده تا رگ گیرنده تضمین میکند. مستندسازی دقیق در این حوزه حیاتی است.
۵.۱. فرم درخواست و نمونهگیری
شروع فرآیند با فرم درخواست خون است. نمونهگیری باید حتماً بر بالین بیمار و پس از تطبیق هویت با دستبند شناسایی انجام شود.
۵.۲. پایش حین تزریق (Transfusion Monitoring)
مراحل ثبت در فرم پایش تزریق خون:
- بررسی قبل از تزریق (Pre-transfusion): چک کردن کیسه خون با فرم درخواست و هویت بیمار توسط دو پرستار (Double Check).
- علائم حیاتی پایه: ثبت دقیق T, PR, BP, RR بلافاصله قبل از شروع.
- پایش ۱۵ دقیقه اول: حیاتیترین زمان برای واکنشهای حاد. پرستار باید بر بالین بیمار بماند.
- پایش مداوم: ثبت علائم حیاتی هر ۳۰ دقیقه یا یک ساعت تا پایان تزریق.
۵.۳. مدیریت عوارض و فرمهای گزارشدهی
در صورت بروز هرگونه علائم، تزریق باید قطع شود. فرم گزارش عوارض ناخواسته (Adverse Reaction Form) باید تکمیل گردد تا فرآیند “Look-back” توسط بانک خون انجام شود.
فصل ششم: برنامهریزی ترخیص و پروتکل آموزشی SMART
پروتکل SMART چارچوبی برای ساختارمند کردن آموزشهای ترخیص است.
۶.۱. اجزای پنجگانه پروتکل SMART
- S – Signs (علائم هشدار): آموزش علائم خطر که نیاز به مراجعه فوری دارند.
- M – Medications (داروها): لیست دارویی دقیق، دوز، زمان مصرف و عوارض جانبی.
- A – Appointments (مراجعات بعدی): تعیین زمان و مکان دقیق ویزیت بعدی.
- R – Results (نتایج): تعیین تکلیف آزمایشات و پاتولوژیها.
- T – Talk with me (گفتگو و درک مطلب): استفاده از تکنیک Teach-back برای اطمینان از درک صحیح بیمار.
فصل هفتم: مدیریت روزانه و گزارشنویسی (Kardex & Nursing Notes)
۷.۱. کاردکس: مرکز فرماندهی مراقبت
کاردکس پرستاری ابزاری اجرایی است. حساسیتهای دارویی باید با خودکار قرمز و به صورت برجسته ثبت شوند. کاردکس باید در هر شیفت بازبینی شود.
۷.۲. روشهای گزارشنویسی: SOAP و FOCUS
گزارش پرستاری سند قانونی مراقبت است.
| روش | ساختار و اجزاء | کاربرد |
|---|---|---|
| SOAP | S (Subjective), O (Objective), A (Assessment), P (Plan) | مناسب برای سیستمهای مشکلمدار و گزارشدهی پزشکی. |
| FOCUS (DAR) | Focus (کانون توجه), D (Data), A (Action), R (Response) | تمرکز بر یک مشکل خاص و نتیجهگرایی. تاکید ویژه بر پاسخ بیمار. |
نکته مهم در ایران، الزام قانونی به ثبت دقیق زمان، تاریخ و امضای پرستار در پایان هر گزارش است.
فصل هشتم: گزارش وقایع ناخواسته و خطاهای پزشکی (Never Events)
فرهنگ ایمنی به سمت گزارشدهی شفاف و تحلیل ریشهای خطاها (RCA) حرکت کرده است.
۸.۱. وقایع ۲۸ گانه (Never Events)
وزارت بهداشت لیستی از ۲۸ واقعه ناخواسته (مانند جراحی روی عضو اشتباه، خودکشی در بیمارستان) را تدوین کرده که وقوع آنها غیرقابل قبول است و باید بلافاصله گزارش شوند.
۸.۲. فرمهای ثبت خطا
سایر خطاها مانند خطاهای دارویی و سقوط نیز باید در فرمهای مخصوص “گزارش خطا و وقایع ناخواسته” ثبت شوند.
نتیجهگیری
تسلط بر فرمها و مستندات پرستاری، نه تنها یک مهارت فنی، بلکه نشانه حرفهایگری و تعهد اخلاقی پرستار است. فرمهای ISBAR، SMART، مقیاسهای برادن و مورس، و پروتکلهای هموویژلانس، همگی ابزارهایی هستند که برای حفظ جان بیمار طراحی شدهاند. مستندسازی دقیق، سپری است که هم از بیمار محافظت میکند و هم از پرستار.